Autor: Yann Lana
La Estimulación Magnética Transcraneal repetitiva (EMTr), conocida mundialmente como repetitive Transcraneal Magnetic Stimulation (rTMS), es una técnica de neuromodulación que se utiliza para el tratamiento adyuvante del Trastorno Obsesivo Compulsivo (TOC). Esta estimulación cerebral no invasiva está aprobada por la Administración de Alimentos y Medicamentos de EE.UU. (FDA) para tratar el TOC desde el año 2018.

¿Cuál es el mecanismo de acción?
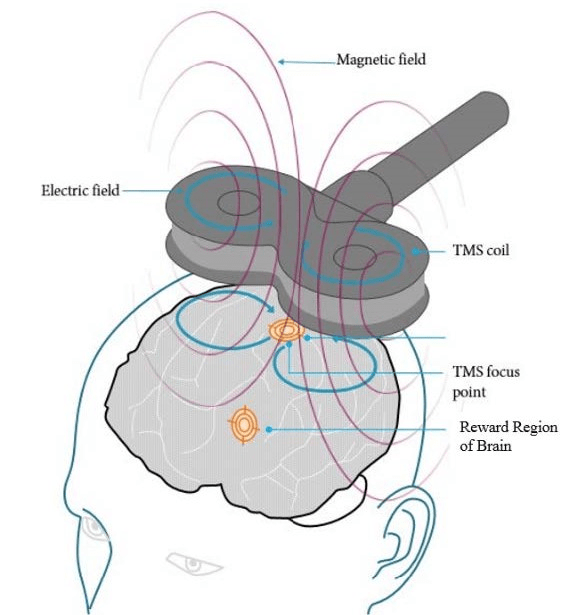
A pesar del uso generalizado de la EMT y sus efectos positivos en el tratamiento de distintos trastornos neurológicos y psiquiátricos, los mecanismos subyacentes exactos aún no se han elucidado.2 En general, la EMT actúa a niveles genético, molecular, celular y sistémico, siendo la modulación de la señalización interna de calcio el mecanismo principal.10
¿Qué resultados tiene?
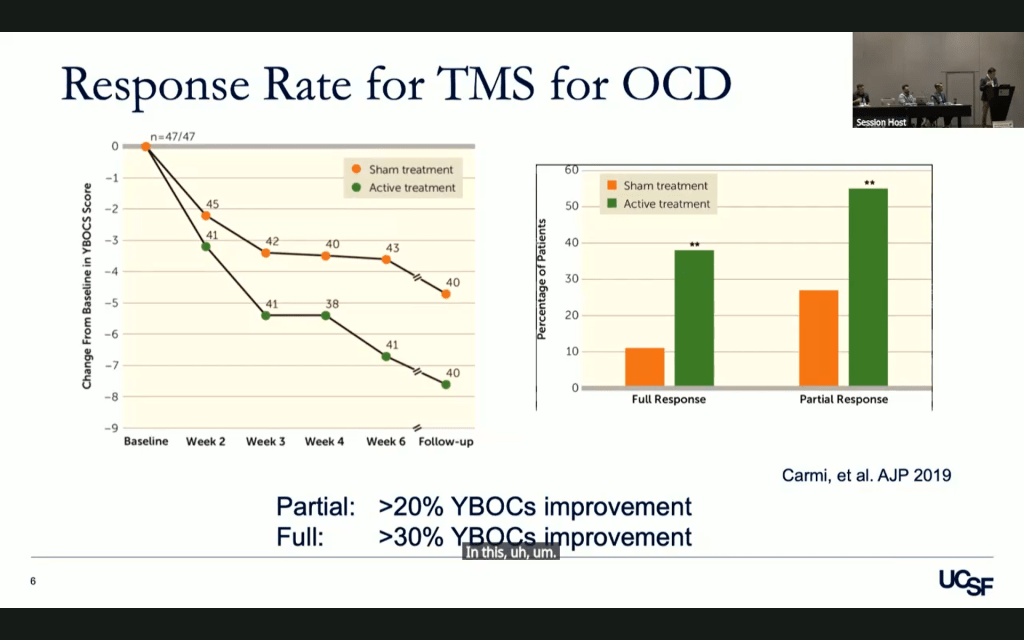
La respuesta parcial (mejoría >20%) y total (mejoría >30%) al tratamiento con EMT se ha demostrado en numerosos estudios, metaanálisis y revisiones sistemáticas.4 La respuesta se valora según la puntuación de severidad en la escala Yale-Brown para el TOC (Y-BOCS).
Aproximadamente un poco más de la mitad de los pacientes se benefician del tratamiento con EMT para el TOC. Algunos notarán un efecto después de relativamente pocas sesiones, pero otros solo lo notarán más adelante. Algunos pacientes pueden beneficiarse de tratamientos de mantenimiento continuos para ayudar a prevenir la reaparición de los síntomas.3,7
¿Cuándo se aplica?
La EMTr para el tratamiento adyuvante del TOC es un tratamiento de tercera línea, se aplica una vez que se han probado correctamente tratamientos de primera y segunda línea sin una respuesta adecuada.14
¿Cómo se aplica?
Se está despierto durante el tratamiento, sentado en una silla especialmente diseñada para ello. Durante el tratamiento, se coloca una bobina magnética sobre el cuero cabelludo en la zona del cerebro que se va a estimular. Se puede usar la neuronavegación para una mayor precisión. La más precisa es mediante imagen por resonancia magnética funcional (IRMf). Se usa un gorro de algodón durante el tratamiento, lo cual ayuda a asegurar que la bobina magnética esté correctamente posicionada en cada sesión. También se ofrecen tapones para los oídos para protegerse del ruido (un sonido de clic) que emite el dispositivo. Antes de iniciar la estimulación se calibra la intensidad provocando una contracción muscular, el umbral motor (UM).3
¿Qué dispositivos o máquinas se usan?
Sólo algunos dispositivos de EMT están aprobados por la FDA y/o tienen el marcado CE (Conformité Européenne) bajo el nuevo marco MDR (Medical Device Regulation) para el tratamiento adyuvante del TOC en adultos. Las bobinas deben de ser de Doble Cono o H7 para llegar a la corteza cingulada anterior (ACC) situada a 3-4 cm de la superficie. A fecha de hoy están comercializados para uso clínico los siguientes dispositivos:3,5,7,11
- BrainsWay Deep TMS con bobina H7
- MagVenture MagPro con bobina cool DB80
- Neurosoft Neuro-MS/D (CloudTMS) con bobina DCC-03-125-C
- Deymed DuoMag XT con bobina 120BFVT
- Yingchi Brain Ultimate TMS con bobina MY90A

Existen otros dispositivos también aprobados pero con menos penetración en la corteza cerebral, por su tipo de bobina:6
- Neuronetics NeuroStar TMS con bobina iron-core figure-8
- Magstim Horizon 3.0 TMS con bobina figure-8
- Neurocare Mag&More Apollo TMS con bobina figure-8
¿Cúal es el protocolo?
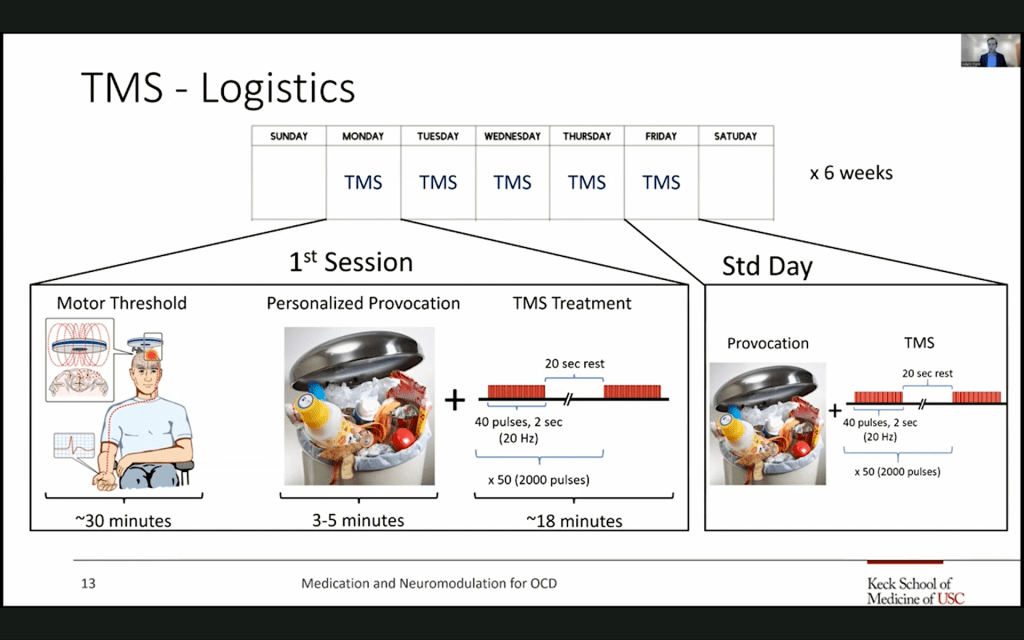
La EMT para el tratamiento adyuvante del TOC se aplica con un protocolo específico aprobado por la FDA. El protocolo para el TOC es distinto al del Trastorno Depresivo Mayor (TDM) y otras patologías. Difiere en la zona a tratar, la bobina, la frecuencia, etc.

Protocolo:3
- Estimulación de alta frecuencia (20 Hz)
- Apuntando bilateralmente a la corteza prefrontal dorsomedial (dmPFC) y la corteza cíngulada anterior (ACC)
- Número de pulsos por sesión: 2000
- Duración de la sesión: 18 minutos
- Número de sesiones: 29 de lunes a viernes
- Importante: provocar las obsesiones antes y durante la estimulación con un nivel de malestar entre 5 y 7 sobre 10. Unos minutos de duda y el paciente no debe aliviarse mediante una compulsión, es decir, el paciente debe realizar una exposición con prevención de respuesta (EPR).9,13
Al provocar síntomas obsesivos, se activarán ciertas zonas y circuitos del cerebro, lo que debería hacerlos más susceptibles a la estimulación. A pesar de ser desagradable a corto plazo, este procedimiento tiene como objetivo mejorar la evolución clínica.9
Aspectos clínicos a tener en cuenta:6
- Antes de empezar el tratamiento con EMT profunda, el clínico realiza una entrevista detallada con la lista de verificación de síntomas Y-BOCS, calcula la puntuación de gravedad del Y-BOCS y crea una jerarquía individualizada de provocaciones del TOC para que el técnico de la EMT las utilice diariamente. El clínico revisa el TOC específico del paciente con el técnico de la EMT y realiza un seguimiento del progreso del paciente utilizando la puntuación de gravedad Y-BOCS semanalmente.
- Después de colocar la bobina en la posición de tratamiento pero antes de tratar con la bobina de EMT profunda sobre el circuito cortico-estriado-tálamo-cortical (CSTC), el técnico de la EMT debe provocar el TOC del paciente a un nivel de malestar moderado-severo (exposición) y al mismo tiempo el paciente debe evitar involucrarse en compulsiones durante la sesión de tratamiento (prevención de respuesta).
- El circuito CSTC se estimula con la EMT profunda al 100% del umbral motor (UM) en reposo del músculo tibial anterior, para asegurar la activación neural en profundidad. La intensidad del umbral motor debe volver a comprobarse al menos semanalmente por motivos de eficacia y seguridad.
- Durante el tratamiento, puede volverse más difícil provocar el TOC al paciente debido a la mejora o debido a un cambio en los síntomas del TOC. Los pacientes pueden utilizar más conductas de evitación. La reducción habitual del Y-BOCS con EMT profunda es gradual y continua. Una caída precipitada en el Y-BOCS, o una meseta durante más de dos semanas, justifica una revisión médica detallada del TOC del paciente.
Actualmente se están estudiando otros protocolos más intensivos como la estimulación Theta Burst intermitente (iTBS) o continua (cTBS).3
¿Hay alguna contraindicación?
Sí. Dispositivos electrónicos/médicos implantados en la cabeza o a cierta distancia de la bobina de EMT. Metales ferromagnéticos conductores u otros metales sensibles al magnetismo implantados en la cabeza o a menos de 10 cm.12 / 30 cm. (según los fabricantes) de la bobina de tratamiento. Abuso continuo de sustancias, incluyendo alcohol y benzodiacepinas. Alteraciones electrolíticas de moderadas a graves.3
¿Existen efectos secundarios?
Solo molestias leves en el cuero cabelludo o dolor de cabeza durante las primeras sesiones, que normalmente se resuelven rápido. La EMT no tiene los efectos secundarios sistémicos de la medicación. La mayoría de las personas experimenta pocos, si es que alguno, efectos secundarios del tratamiento. Algunos pacientes no presentan efectos secundarios en absoluto. Sin embargo, pueden sentir algo de dolor y tensión muscular en el lugar donde se coloca la bobina magnética. Esto es más notable durante las primeras sesiones, después de las cuales la mayoría de las personas se acostumbra. Si sienten molestias durante el tratamiento, la intensidad de este puede reducirse y luego aumentarse de manera más gradual, ya que el umbral de incomodidad suele aumentar. Algunos pacientes experimentan dolores de cabeza tensionales transitorios, los cuales pueden tratarse con un analgésico leve, como el paracetamol. Algunos sienten un aumento de la fatiga durante el tratamiento. En casos extremadamente raros, pueden producirse convulsiones en pacientes susceptibles, especialmente si padecen epilepsia. Años de investigación sobre la EMT muestran que el tratamiento no tiene efectos secundarios a largo plazo y no daña el tejido cerebral. A diferencia de la Terapia electroconvulsiva (TEC), la EMT no afecta la memoria.3
Conclusiones
El uso de la estimulación magnética transcraneal para el tratamiento adyuvante del TOC puede ser eficaz siempre y cuando el profesional que lo aplique esté capacitado en terapia cognitiva-conductual con exposición y prevención de respuesta y siga el protocolo indicado con un dispositivo de EMT profunda (deep TMS) aprobado por la FDA y con marcado CE (MDR).
Referencias
- CARMI, L., et al., 2019. Efficacy and safety of deep transcranial magnetic stimulation for obsessive-compulsive disorder: A prospective multicenter randomized double-blind placebo-controlled trial. The American Journal of Psychiatry. Vol. 176, no. 11, pp. 931–938. DOI.
- CHERVYAKOV, A. V., et al., 2015. Possible mechanisms underlying the therapeutic effects of transcranial magnetic stimulation. Frontiers in Human Neuroscience. Vol. 9. DOI.
- DANISH PSYCHIATRIC SOCIETY, 2025. Danish Psychiatric Society Guidelines for the Clinical Use of Repetitive Transcranial Magnetic Stimulation (rTMS) in Psychiatry [en línea]. [Consulta: 17 diciembre 2025].
- DEHGHANI-ARANI, F., et al., 2024. Metaanalysis of repetitive transcranial magnetic stimulation (rTMS) efficacy for OCD treatment: The impact of stimulation parameters, symptom subtype and rTMS-induced electrical field. Journal of Clinical Medicine. Vol. 13, no. 5358. DOI.
- FLORIDA TMS CLINIC, [s.f.]. TMS Devices: A Review of FDA-Cleared Transcranial Magnetic Stimulation Systems [en línea]. [Consulta: 17 diciembre 2025].
- HARMELECH, T., et al., 2023. Transcranial magnetic stimulation in obsessive-compulsive disorder. Psychiatric Clinics of North America. Vol. 46, no. 1, pp. 133–166. DOI.
- INTERNATIONAL OCD FOUNDATION, 2025. OCD Treatment Guide: Best Evidence-Based Therapies, Medications, and New Advances [en línea]. [Consulta: 17 diciembre 2025].
- LEFAUCHEUR, J-P., et al., 2020. Evidence-based guidelines on the therapeutic use of repetitive transcranial magnetic stimulation (rTMS): An update (2014–2018). Clinical Neurophysiology. Vol. 131, pp. 474–528. DOI.
- MAIA, A., et al., 2022. Symptom provocation for treatment of obsessive-compulsive disorder using transcranial magnetic stimulation: A step-by-step guide for professional training. Frontiers in Psychiatry. Vol. 13, no. 924370. DOI.
- MORETTI, J., et al., 2022. A little goes a long way: Neurobiological effects of low intensity rTMS and implications for mechanisms of rTMS. Current Research in Neurobiology. Vol. 3, no. 100033. DOI.
- PRAHARAJ, S. K., 2025. Evolution of transcranial magnetic stimulation services in psychiatry in India. Indian Journal of Psychiatry. Vol. 67, no. 10, pp. 1007–1012. DOI.
- ROSSI, S., et al., 2021. Safety and recommendations for TMS use in healthy subjects and patient populations, with updates on training, ethical and regulatory issues: Expert Guidelines. Clinical Neurophysiology. Vol. 132, no. 1, pp. 269–306. DOI.
- ROTH, Y., et al., 2021. Real-world efficacy of deep TMS for obsessive-compulsive disorder: Post-marketing data collected from twenty-two clinical sites. Journal of Psychiatric Research. Vol. 137, pp. 667–672. DOI.
- STEIN, D. J., et al., 2019. Obsessive–compulsive disorder. Nature Reviews Disease Primers. Vol. 5, no. 52. DOI.
La información de este artículo es meramente informativa. Consulta con un profesional especializado para cualquier duda.
Otros recursos